コロナ感染拡大がひどくないはずの日本でなぜ医療崩壊の危機が叫ばれているのか

コロナ感染拡大による2回目の緊急事態宣言発令から10日以上経ちました。息詰まるような状況が続きますが、今回は日本の医療体制がそれに対処しきれなくなる寸前の事態になぜ陥ったのかということについてです。
この話をする前にもう一度コロナ感染拡大防止対策と経済対策の考え方の基本を確認しないといけません。対策の第一優先は感染拡大抑制とそれによる重症者や死者の抑え込みです。日本をはじめとするアジア諸国では比較的コロナ感染拡大の抑制ができていますが、欧米のようにあまりに感染拡大と重症者・死者の数が膨張しますと経済活動どころではなくなります。政府の財政政策についても医療機関への支援が第一優先になります。
感染症拡大の抑制には接触率削減という対策が真っ先に出てきます。それは人と人が接触する機会をなるべく減らすということになりますが、経済活動というのは人と人の関わりや結びつき、交流そのものです。つまりは感染抑制のためには経済活動を抑制しないといけないという二律背反(アンチノミー)の状況に置かれます。経済活動は人が生きていく上で必要なモノやサービスを生産し、供給して消費をしていくものですから簡単に止めることはできません。人間の体でいえば心臓を停めることと一緒です。2~3か月の期間ならばまだしも、長期に経済活動を停止させ続けると社会システムや人々の生活が完全に崩壊してしまいます。
仮にロックダウン(都市封鎖)などものすごく厳しい国民や企業への行動制限によってコロナウィル感染による死者が抑制されたとしても、それを上回る自殺や生活窮乏による経済理由による死者が発生してしまっては話になりません。
感染拡大による死者の抑制と経済理由による死者の抑制は先に申し上げたとおり二律背反なのですが、少しづつコロナウィルス感染拡大防止の急所というかツボらしきものが見えかけています。昨年初頭~春は世界各国でロックダウンのように全面的な行動制限を国民や企業に課しましたが、今回の場合日本の緊急事態宣言は飲食店を中心とした限定的な営業自粛要請に止めました。目指すのはコロナ感染による死者+経済理由による死者の最小化です。
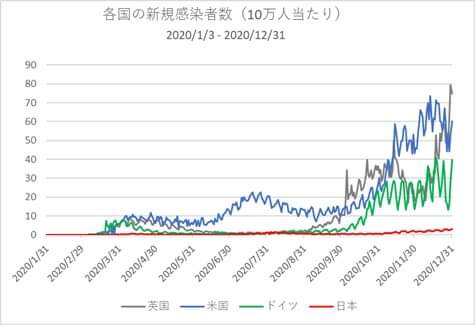
これまで日本は欧米諸国に比較しますと人口10万人あたりの死亡者数がきわめて低いです。
(グラフにはのっていないが台湾などアジア圏は健闘)

(出典 第二波真っ只中のスウェーデンから 現地日本人医師による実態証言 | Forbes JAPAN(フォーブス ジャパン))
しかし2020年末から2021年初頭現在において日本では医療崩壊の危険性について叫ばれています。首都圏においては確保病床を上回る勢いでコロナ入院患者の増加が続き、専用病棟の稼働率が8割以上となって、新たな入院患者の受け入れができなくなる寸前のところまできています。コロナ患者以外の通常診療や救急診療までも支障をきたしかねません。
「医療崩壊」が現実味 少ない医師・看護師、現場逼迫 日本の医療課題がコロナで噴出 - 産経ニュース (sankei.com)
昨年12月日本医師会の中川俊男会長が「医療緊急事態宣言」を言い出し、感染拡大がひどい首都圏の小池東京都知事などが政府に詰め寄って緊急事態宣言を再発令するように求めました。マスコミも「緊急事態宣言を発令して感染収束と医療崩壊回避を」という論調でした。
重症のコロナ患者を受け入れる医療機関とそのスタッフは自らがウィルスに感染するリスクに晒されながら不眠不休で疲労困憊で治療や看護にあたっておられます。この姿は10年前に発生した東日本大震災による津波で大事故を起こした福島第一原発の処理と解体を行う作業員の姿を想起させられます。現場の疲弊は言語を絶するものでしょう。そういう中で緊急事態宣言を敷いてでも新たな感染者を抑えなければならないという主張はもっともなものに思えますが、時間を遡ると昨年の夏の時点でも感染第2波、第3波の到来が予想されていました。そのために当時の安倍政権は医療機関支援のために莫大な予算を積み上げています。しかしながらコロナ専用病棟の増設やスタッフの確保が十分進んでいなかったのです。
その原因は政府側が用意した医療機関への支援制度が現場の状況にあっていなかったことや日本の医療体制が永年抱えていた構造問題でした。
まず前者についてですが、新型コロナの重症患者をICU=集中治療室で治療した場合、病院に支払われる診療報酬の特別加算は原則14日間までしか支払われませんが、その期間中に患者がICUを出られなかった場合、超過した分は病院側の負担となってしまいます。それが増えてしまうと医療機関はコロナ患者を積極的に受け入れられなくなるでしょう。
コロナ患者 ICU治療長期化 診療報酬 特別加算されない例相次ぐ | 新型コロナウイルス | NHKニュース
コロナ患者を受け入れる病院は院内感染のため病棟閉鎖をしなければならなくなったり、風評被害による患者減などで赤字を抱える可能性が高いです。ですので民間病院がコロナ患者受け入れに手をあげようにあげられないのです。
そして後者の日本の医療の構造問題ですが、他国に比べ民間病院の割合が非常に高く、さらには開業医の割合も大きいのです。国や地方自治体は民間医療機関に対し経営に口を挟み「コロナ感染患者の受け入れをせよ」といった命令を出すといった行政介入をすることができません。それができるのは公営の医療機関だけになります。当然のことながらコロナ感染患者の受け入れは公立病院に集中します。
そして感染患者を受け入れる医療機関に、医療従事者を公的に派遣する措置がありません。感染者を受け入れる病院では、内部で人員をやりくりせざるをえないのです。一部の医師や看護師がかなりの長期間コロナ患者につきっきりとなり消耗してしまうわけです。。
病床の多い日本でなぜ「医療崩壊」が起きるのか | 新型コロナ、長期戦の混沌 | 東洋経済オンライン | 経済ニュースの新基準 (toyokeizai.net)
いま日本の各医療機関がもつ人的資源や設備をうまくシェアリングさせれば、ごく少数の公立病院などにコロナ患者の受け入れ負担が集中してしまうことなく、医療崩壊の閾値が上がるはずであると考える医療関係者が多くいます。その一環として医療法の改正や特措法の改正を行い、非常時には国や地方自治体が強権発動で感染患者の受け入れを命令したり、医師や看護師の派遣をできるようにすべきだという声が上がっています。
さらに医療機関や医師・看護師たちにコロナ患者の受け入れや治療・看護に従事したいというインセンティブを与えることもすべきだという主張も出てきています。
先日1月13日に行われた菅総理が行った記者会見の場で神保哲生さんというフリーライターが「日本は人口あたりの病床数は世界一多い国で、感染者数はアメリカの100分の1くらいなのに、医療が逼迫している。医療法を改正して病床を確保しないのか」という質問を出しました。このときの菅総理の回答は「医療法についても今のままでいいのかどうか。国民皆保険、そして多くの皆さんが診察を受けられる今の仕組みを続けて行く中で、今回のコロナがあって、そうしたことも含めて、もう一度検証していく必要はあると思っています」というもので、医療法改正について否定しないけれどもはっきりとしたものではありませんでした。この後各マスコミが藁人形論法的に「菅総理が国民皆保険の見直しに言及」などという的外れな報道をします。
「菅義偉首相が国民皆保険の見直しに言及」とSNSで話題に ⇒ 実際には何と言った? | ハフポスト (huffingtonpost.jp)
神保氏の質問自体はよかったのですが、問題は彼が質問の事前通告をしていたかです。彼のツイッターを確認すると菅政権は安倍政権以上に事前通告のない質問は答えないなどとツイートしているのでしていない可能性が高いと思います。もし仮に突然いきなり上のような質問を菅総理にぶつけたとしても、当たり障りのないぼやけた回答しか得られなかったと思います。
それからしばらくして、慈恵医大の大木隆生教授が菅総理に医療人材や病床確保の方法について進言されたというニュースが飛び込みます。
菅首相 医療人材や病床確保めぐり大学教授と意見交換 | 新型コロナウイルス | NHKニュース

東京慈恵会医科大学 対コロナ院長特別補佐 大木隆生教授
ここで大木先生のツイートを転載しておきましょう。
以下が昨日の出来事です。総理と小一時間にわたりディスカッションしました。内容は、例えば、
1)新コロ対応している大学病院を含む多くの大病院では医師・看護師の給与が硬直化しているために不眠不休で新コロ対応してくれている感染症科や集中治療科などの医療従事者は受診抑制で余裕が生じた一部の他科医師と同額の待遇で働いている上に手当も月額数万円程度である(→政府の補助金が医療従事者個人に渡るシステム構築)
2)そしてこれら他科の医師を新コロ対応にリクルートしようにもインセンティブがつけられない、報いられない(→大阪市立十三病院の教訓)
3)新コロ重点医療機関の認定基準が厳しいため参入したくても出来ない民間病院が多数存在する(→平時の厳格な審査基準を改め有事対応する)
4)民間病院が新コロ対応して院内感染のため病棟閉鎖、風評被害で患者減などで赤字が出ても保障がないままでは二の足を踏む(→新コロ診療報酬5倍増、前年度売上の確約など)
5)新コロとの闘いは長丁場であることを念頭にサステイナブルな対応が必要(→非常事態宣はサステイナブルではない)
6)これらが実現できたら医療崩壊閾値は格段に上がり(欧米の病院ベッドの新コロ対応率30-40%に対して日本2-3%)、その暁には新規感染者数、過去最多、に一喜一憂することなく国民も安心して社会経済活動に勤しめる。総理は終止にこやかでうなずいてくれていました。山が動く予感がしています。
もう一点、大木先生がfacebookに書かれた記事を転載されているブログ記事があったので紹介しておきます。
慈恵医大の先生の文章をシェアさせて頂きます | 能楽師・山井綱雄の~日々去来の花~ (ameblo.jp)
これまでコロナ患者受け入れを行うと手をあげた医療機関の審査が通りやすくする行政的配慮や赤字補填、過酷な状況で働くコロナ病床の現場スタッフへの手厚い報酬などを提言されています。医療人材や設備のシェアリングが進めば医療崩壊の閾値が上がってきます。コロナ対策と経済・社会活動の維持を高次元で両立させる道がみえてきます。菅総理が乗り気になったというのは当然でしょう。
神保氏よりも大木先生の方が一枚上手だと私は思いました。
今回のコロナ禍という非常事態において、日本の医療の構造問題が顕かにされたといえましょう。菅総理が着任早々「縦割り行政の解消」を政治目標を打ち出しましたが、医療崩壊リスクが表面化したのはまさに医療界の縦割り構造にあると私は感じました。
遅きに失したとはいえ、大木先生が仰るように一気に山が動いていくと私は予感します。
ご案内
「新・暮らしの経済手帖」は経済の基礎知識についての解説を行う基礎知識編ブログも設置しております。画像をクリックしてください。

https://ameblo.jp/metamorphoseofcapitalism/
サイト管理人 凡人オヤマダ ツイッター
お知らせ
「暮らしの経済手帖」プロモーショナルキャラクター・友坂えるの紹介です。